Objawy cukrzycy – jak je rozpoznać? Przyczyny, leczenie i profilaktyka
Objawy cukrzycy nie zawsze krzyczą od razu. Czasem pojawiają się cicho: większe pragnienie, częstsze wizyty w toalecie, zmęczenie, które tłumaczysz pracą i brakiem snu. Zdarza się, że organizm latami wysyła subtelne sygnały, a choroba w tym czasie robi swoje – powoli, systematycznie, bez ostrzeżenia w postaci bólu. Dlatego cukrzyca jest jednym z najpoważniejszych wyzwań zdrowotnych XXI wieku. Nie tylko z perspektywy pacjenta, ale i całego systemu ochrony zdrowia.
To choroba przewlekła o złożonej patofizjologii. W praktyce oznacza to jedno: utrzymująca się hiperglikemia (zbyt wysokie stężenie glukozy we krwi) może po latach prowadzić do groźnych powikłań. A te potrafią zmienić życie bardziej niż sama diagnoza.
Przeczytaj także: Trychologia – czym jest i kiedy warto z niej skorzystać?
Cukrzyca – co to za choroba i dlaczego glukoza wymyka się spod kontroli?
Cukrzyca to przewlekła choroba metaboliczna, w której organizm nie potrafi prawidłowo wykorzystywać glukozy. Przyczyną bywa niedobór insuliny, zaburzone działanie insuliny lub współistnienie obu mechanizmów. Skutkiem są zaburzenia metabolizmu węglowodanów, tłuszczów i białek, a w dłuższej perspektywie uszkodzenia naczyń oraz narządów.
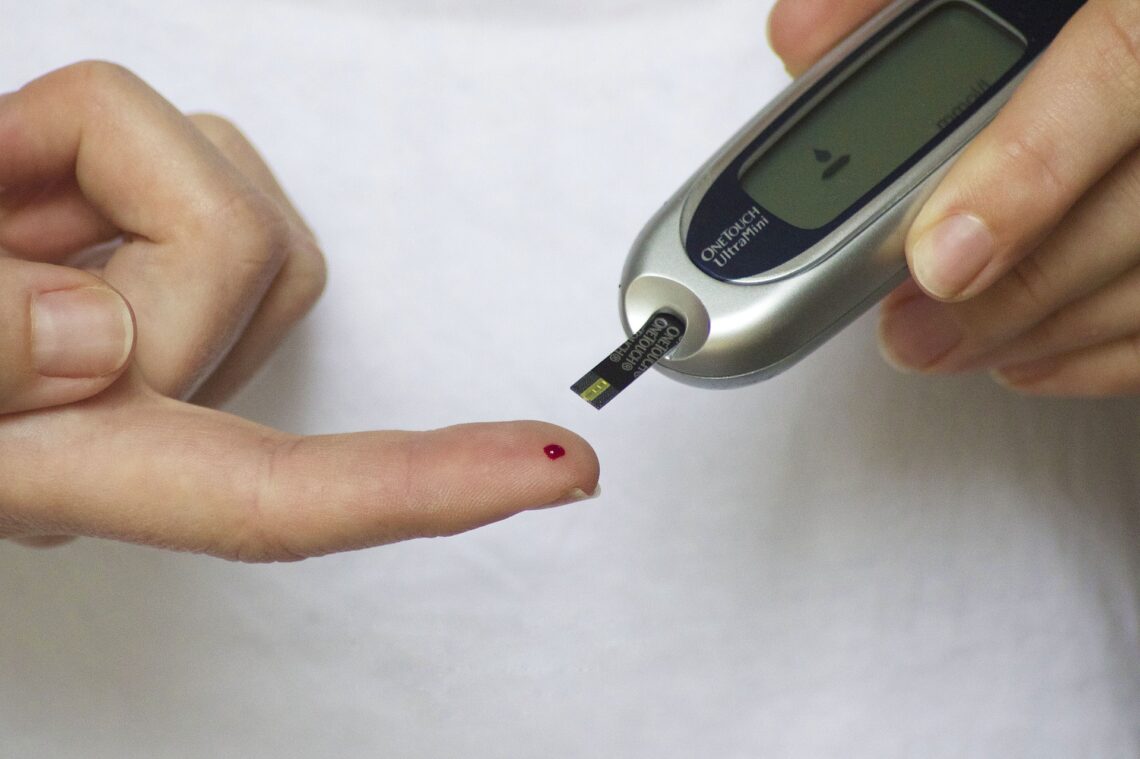
Rozpoznanie cukrzycy opiera się na kryteriach biochemicznych. Najczęściej lekarz bierze pod uwagę glikemię na czczo, wynik testu obciążenia glukozą (OGTT), glikemię przygodną przy typowych objawach oraz hemoglobinę glikowaną HbA1c. To proste badania, które potrafią wcześnie przerwać spiralę „jeszcze poczekam”.
Patomechanizm hiperglikemii
W cukrzycy typu 1 organizm niszczy komórki beta trzustki w procesie autoimmunologicznym. Insulina przestaje być produkowana, a bez niej glukoza nie trafia do komórek. W efekcie rośnie jej poziom we krwi, a ciało zaczyna sięgać po alternatywne źródła energii, co może prowadzić do kwasicy ketonowej.
W cukrzycy typu 2 sytuacja jest bardziej podstępna. Trzustka często wytwarza insulinę, czasem nawet dużo, ale tkanki nie reagują na nią prawidłowo. To insulinooporność. Z czasem komórki beta „męczą się” i zaczynają działać gorzej, a glikemia wymyka się spod kontroli.
Typy cukrzycy – podobna nazwa, różne historie
Cukrzyca nie jest jedną chorobą. To grupa zaburzeń o wspólnym mianowniku – hiperglikemii – ale o różnej etiologii, przebiegu i sposobie leczenia.
Cukrzyca typu 1
Najczęściej pojawia się u dzieci, nastolatków i młodych dorosłych, choć może wystąpić w każdym wieku. Wymaga insulinoterapii od początku, bo organizm nie ma z czego „wyprodukować” insuliny.
Cukrzyca typu 2
To najczęstsza postać, silnie powiązana z otyłością, siedzącym trybem życia, wiekiem i czynnikami metabolicznymi. Może latami przebiegać bezobjawowo, aż pierwszym sygnałem staje się powikłanie.
Cukrzyca ciążowa
Rozpoznawana po raz pierwszy w ciąży, zwykle w drugim lub trzecim trymestrze. Po porodzie często ustępuje, ale zwiększa ryzyko rozwoju cukrzycy typu 2 w przyszłości.
Inne postaci: LADA, MODY i cukrzyce wtórne
LADA bywa mylona z typem 2, bo pojawia się u dorosłych, ale ma podłoże autoimmunologiczne. MODY wynika z mutacji pojedynczego genu. Istnieją też cukrzyce związane z chorobami trzustki czy działaniem leków (np. steroidów). Właściwe rozpoznanie typu ma znaczenie, bo decyduje o leczeniu.
Objawy cukrzycy – na co zwrócić uwagę, zanim będzie za późno?
Objawy cukrzycy potrafią wyglądać jak zwykłe przemęczenie. Dlatego łatwo je zignorować. Klasyczne symptomy hiperglikemii obejmują m.in. wzmożone pragnienie, częste oddawanie moczu, większy apetyt, spadek masy ciała, osłabienie i problemy z koncentracją.
W cukrzycy typu 1 objawy często narastają szybko i intensywnie. W typie 2 mogą być rozmyte. Częściej pojawiają się też sygnały pośrednie: nawracające infekcje, trudne gojenie ran, pogorszenie ostrości widzenia, mrowienia i drętwienia kończyn.
To właśnie ta „cicha cukrzyca” jest szczególnie groźna. Można żyć z podwyższoną glikemią latami, nie wiedząc, że w tle przyspiesza miażdżyca, cierpią nerki, a nerwy w stopach tracą czucie.
Powikłania cukrzycy – koszt, którego nie widać od razu
Przewlekła hiperglikemia uruchamia w organizmie procesy prowadzące do uszkodzenia naczyń. W efekcie rozwijają się powikłania mikroangiopatyczne i makroangiopatyczne.
Mikroangiopatia uderza w narządy o delikatnym mikrokrążeniu: oczy, nerki, nerwy. Retinopatia może stopniowo zabierać wzrok. Nefropatia prowadzi do przewlekłej choroby nerek. Neuropatia zwiększa ryzyko ran, infekcji i zespołu stopy cukrzycowej.
Makroangiopatia dotyczy dużych naczyń: serca, mózgu, tętnic obwodowych. Cukrzyca znacząco zwiększa ryzyko zawału i udaru. W praktyce leczenie cukrzycy coraz częściej oznacza walkę nie tylko o „ładny wynik cukru”, ale o ochronę serca i nerek.
W profilaktyce powikłań cukrzycy nie warto pomijać jamy ustnej, bo stan zapalny dziąseł potrafi pogarszać kontrolę glikemii – dlatego wielu pacjentów wybiera regularne wizyty u stomatolog Poznań.
Przyczyny i czynniki ryzyka – co zwiększa prawdopodobieństwo choroby?
W typie 1 ważną rolę odgrywa predyspozycja genetyczna i autoimmunizacja. W typie 2 na pierwszy plan wysuwa się styl życia i czynniki metaboliczne.
Największe znaczenie mają: nadwaga i otyłość (zwłaszcza brzuszna), mała aktywność fizyczna, dieta bogata w żywność wysokoprzetworzoną, przewlekły stres i zaburzenia snu. Dodatkowo ryzyko rośnie przy nadciśnieniu, dyslipidemii, zespole metabolicznym oraz w stanie przedcukrzycowym.
W tle są też czynniki społeczno-ekonomiczne: dostęp do profilaktyki, wiedzy, zdrowej żywności i ciągłości leczenia. To one często decydują, czy cukrzyca zostanie wykryta wcześnie, czy dopiero wtedy, gdy pojawią się komplikacje.
Diagnostyka – jak rozpoznać cukrzycę i stan przedcukrzycowy?
Rozpoznanie opiera się na badaniach laboratoryjnych. To właśnie one pozwalają oddzielić domysły od faktów. Najczęściej lekarz kieruje na glikemię na czczo, HbA1c i ewentualnie test OGTT. W diagnostyce różnicowej pomocne bywają autoprzeciwciała (typ 1/LADA), peptyd C oraz badania genetyczne (podejrzenie MODY).
Kluczowe jest też wychwycenie stanu przedcukrzycowego. To etap, w którym zmiana stylu życia potrafi realnie zatrzymać rozwój choroby.
Leczenie cukrzycy – nie tylko cukier, ale całe życie
Leczenie cukrzycy to strategia długodystansowa. Jej celem nie jest wyłącznie obniżenie glikemii, ale redukcja ryzyka powikłań, poprawa jakości życia i zmniejszenie śmiertelności sercowo-naczyniowej. Terapia zawsze powinna być indywidualna i dopasowana do wieku, typu cukrzycy, czasu trwania choroby i chorób współistniejących.
Styl życia jako fundament terapii
Bez względu na typ choroby podstawą pozostaje zmiana codziennych nawyków. To one, powtarzane każdego dnia, mają największą siłę. W praktyce chodzi o regularną aktywność, redukcję masy ciała w razie nadwagi, dietę z kontrolą węglowodanów, odstawienie tytoniu oraz lepszy sen i redukcję stresu.
Farmakoterapia i nowoczesne leczenie
W cukrzycy typu 1 nie ma alternatywy dla insuliny. Stosuje się intensywną insulinoterapię, pompy insulinowe, systemy ciągłego monitorowania glikemii, a coraz częściej także rozwiązania zbliżone do „pętli zamkniętej”.
W cukrzycy typu 2 leczenie często zaczyna się od metforminy, a w kolejnych krokach wykorzystuje się m.in. inhibitory SGLT2 i agonistów GLP-1, które poza kontrolą glikemii mogą wspierać ochronę serca i nerek. W razie potrzeby wdraża się insulinę.
Współczesne podejście odchodzi od leczenia skoncentrowanego wyłącznie na glukozie. Coraz ważniejsza staje się całościowa ochrona kardiometaboliczna.
Profilaktyka cukrzycy – co możesz zrobić już teraz?
Największa siła profilaktyki polega na tym, że działa zanim pojawią się szkody. Szczególnie w typie 2 wiele można opóźnić, a czasem nawet uniknąć.
Oto najważniejsze kierunki, które mają realne znaczenie w profilaktyce (i w leczeniu):
- Utrzymuj prawidłową masę ciała i obwód talii, bo otyłość trzewna najszybciej napędza insulinooporność.
- Ruszaj się regularnie – celuj w minimum 150 minut umiarkowanego wysiłku tygodniowo.
- Jedz prościej: mniej produktów wysoko przetworzonych i cukrów prostych, więcej warzyw, błonnika, pełnych ziaren.
- Badaj glukozę i HbA1c, jeśli jesteś w grupie ryzyka: nadwaga, nadciśnienie, stan przedcukrzycowy, cukrzyca w rodzinie.
- Zadbaj o sen i stres, bo przewlekłe przeciążenie organizmu potrafi pogorszyć kontrolę metaboliczną.
To nie jest lista „idealnego życia”. To zestaw małych decyzji, które w dłuższym czasie potrafią zmienić wynik badań, a czasem zmienić bieg choroby.
U osób z cukrzycą liczy się także komfort jedzenia i prawidłowe żucie, które wpływają na dietę i nawyki żywieniowe, więc część pacjentów konsultuje się ze specjalistami takimi jak ortodonta Kraków, gdy pojawiają się problemy ze zgryzem.
Cukrzyca w praktyce – dlaczego wczesna reakcja ma znaczenie
Cukrzyca to choroba, która wymaga czujności, ale nie musi oznaczać bezsilności. Dzisiejsza medycyna daje coraz lepsze narzędzia: dokładniejsze monitorowanie, leki o udokumentowanym działaniu ochronnym, modele opieki koordynowanej. Klucz tkwi w tym, by nie dać chorobie przewagi czasowej.
Jeśli zauważasz niepokojące objawy cukrzycy lub wiesz, że jesteś w grupie ryzyka, nie czekaj na „lepszy moment”. W cukrzycy najlepszy moment na działanie zwykle jest wcześniej, niż się wydaje.




